Die posteriore reversible Enzephalopathie erkennen
Das posteriore reversible Enzephalopathie-Syndrom (PRES) wird oft erst zu spät erkannt, und kann bis zum Koma führen. Dabei ist die Prognose bei rechtzeitiger Behandlung oft gut. Achten sollte man auf Krampfanfälle oder schweren Kopfschmerzattacke, sowie auf sich allmählich entwickelnde diffuse Symptome.
Take Home Messages
- Das posteriore reversible Enzephalopathiesyndrom (PRES) entsteht durch eine akute schwere Blutdruckerhöhung
- Auslöser sind oft Medikamente (z.B. Chemotherapeutika, Immunsuppressiva), sowie eine Präeklampsie oder Eklampsie
- Verdächtig sind Krampfanfälle und starke Kopfschmerzen. Ausserdem äussert sich das PRES gelegentlich in leichter Verwirrtheit bis hin zum Koma
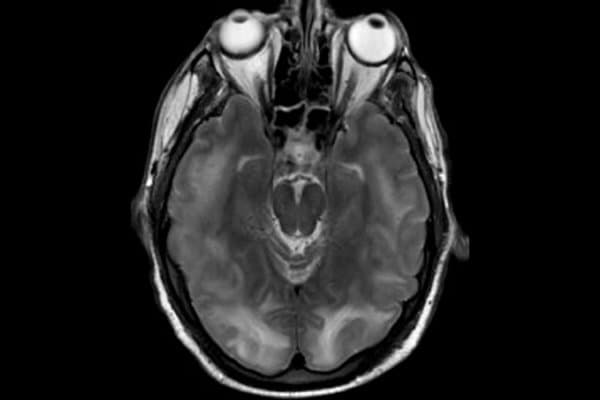
Etwa einer von 100 Patienten mit einer Nierenerkrankung im Endstadium entwickelt das posteriore reversible Enzephalopathie-Syndrom (PRES). Auch der systemische Lupus erythematodes sowie Organtransplantationen scheinen das Risiko dafür zu erhöhen.
Von leichter Verwirrtheit bis Koma
Die klinischen Auswirkungen reichen von leichter Verwirrtheit bis hin zum Koma. Viele Patienten leiden an diffusen, dumpfen Kopfschmerzen, die sich allmählich entwickeln. Es kann jedoch auch zu plötzlichen und starken Kopfschmerzen kommen, wie ein Übersichtsartikel im New England Journal of Medicine berichtet (1).
In einer retrospektiven Fallserie mit über 600 Patienten zeigte sich, dass das PRES in 50 Prozent der Fälle mit einem Krampfanfall auftrat. Bei einem Fünftel der Patienten waren anfangs Seh- oder Sprachstörungen feststellbar.
Das Syndrom kann akut oder chronisch verlaufen. Zwei Drittel der Betroffenen entwickeln epileptische Anfälle, die sich möglicherweise zu einem Status epilepticus entwickeln können. Häufig treten Sehstörungen mit Vernachlässigung, Halluzinationen oder sogar Erblindung auf.
Posteriore reversible Enzephalopathie durch Blutdruckerhöhung
Das PRES tritt typischerweise bei Patienten mit akuter schwerer Hypertonie oder bei einer mässigen, aber akuten Blutdruckerhöhung auf, die ausserhalb des individuell gewohnten Bereichs liegt. Die genaue Ursache ist noch nicht vollständig geklärt, aber es wird vermutet, dass Blutdruckschwankungen die Blut-Hirn-Schranke schädigen können. Auch verschiedene Medikamente und Toxine, insbesondere Chemotherapeutika und Immunsuppressiva, sowie eine (Prä-)Eklampsie (siehe Kasten) können ein PRES auslösen. In solchen Fällen wird eine endotheliale Dysfunktion als Zwischenschritt vermutet.
Die zerebrale Bildgebung spielt eine entscheidende Rolle bei der Diagnose des Syndroms. Die MRT ist der CT überlegen, da sie die typischen Veränderungen, wie vasogene Ödeme in der weissen Hirnsubstanz, deutlicher darstellt. Häufig treten die Ödeme bilateral in den Okzipitallappen auf, in Einzelfällen können sie jedoch auch einseitig oder in der grauen Hirnsubstanz auftreten. Es besteht auch die seltene Möglichkeit einer transtentoriellen Einklemmung aufgrund des Verdrängungseffekts.
Über Bildgebung, Labor und Liquordiagnostik abklären
Zu den Differentialdiagnosen des PRES gehören
- Schlaganfälle (insbesondere in der hinteren Zirkulation),
- zentralnervöse Infektionen,
- demyelinisierende Erkrankungen,
- Hirntumoren und
- toxische Schäden.
Dabei empfiehlt sich eine Kombination aus Bildgebung, Labortests (Blut, Urin) und Liquordiagnostik zur weiteren Abklärung.
Dies ist besonders wichtig bei Patienten mit stark erhöhtem oder plötzlich erhöhtem Blutdruck und solchen, die potenziell auslösende Medikamente einnehmen.
Blutdruck vorsichtig absenken
Eine umgehende Kontrolle und Behandlung der Ursache ist entscheidend für eine vollständige Rückbildung des Syndroms. Selbst PRES-Patienten im Koma haben mit der richtigen Therapie eine gute Prognose. Dabei ist vor allem eine angemessene Senkung des Blutdrucks und eine gezielte Behandlung von Krampfanfällen, Hirnödemen und Enzephalopathie wichtig. Auslösende Medikamente müssen gegebenenfalls abgesetzt werden.
Für die Behandlung der Hypertonie gibt es bisher keine festgelegten Zielwerte. Es besteht jedoch Einigkeit darüber, dass der systolische Druck in der ersten Stunde um maximal 25 Prozent gesenkt werden darf. In den folgenden 24 bis 48 Stunden sollte eine vorsichtige Normalisierung angestrebt werden. Die intravenöse Gabe von schnell wirkenden Antihypertensiva ist zur Einstellung empfehlenswert.
Bei PRES-Patienten ohne Hypertonie ist es wichtig, relevante Begleiterkrankungen und andere potenzielle Auslöser zu identifizieren. Das Syndrom tritt besonders häufig im Zusammenhang mit rheumatologischen und autoimmunbedingten Erkrankungen auf.
Auslösende Medikamente können möglicherweise später wieder gegeben werden
Die auslösenden Medikamente sind häufig Wirkstoffe, die zur Krebsbehandlung oder zur Immunsuppression nach einer Transplantation eingesetzt werden.
Es ist noch unklar, ob die Behandlung mit diesen Medikamenten nach einer PRES wieder aufgenommen werden kann. In einer Fallserie mit Patienten mit Malignomen, die unter einer Chemotherapie oder Hormontherapie ein reversibles Enzephalopathie-Syndrom entwickelten, war dies ohne Rückfall möglich.
Krampfanfälle wie epileptische Episoden anderer Ursachen behandeln
Die bei PRES häufig auftretenden Krampfanfälle weisen keine besonderen Merkmale auf, und die Behandlung ist vergleichbar mit Episoden anderer Ursachen. Zur Therapie werden in erster Linie Benzodiazepine und bei Bedarf zusätzlich länger wirkende Antikonvulsiva eingesetzt.
Trotz der vermuteten pathogenetischen Rolle des PRES sollten andere Ursachen wie Hyponatriämie ausgeschlossen werden. Die Prognose ist günstig: In einer Studie entwickelten innerhalb von drei Jahren nur drei Prozent der Patienten erneute Krampfanfälle, ein Prozent erkrankte an Epilepsie.
PRES und Eklampsie
Bei schwangeren Frauen, die an Präeklampsie oder Eklampsie leiden, tritt das PRES besonders häufig auf. Die Diagnose basiert auch bei ihnen auf den typischen klinischen Veränderungen und Bildgebungsbefunden.
Zu den besonderen Differentialdiagnosen gehören zerebrale Venenthrombosen und das reversible zerebrale Vasokonstriktionssyndrom (RCVS). Zur Behandlung von Hypertonie und Krampfanfällen eignet sich die intravenöse Verabreichung von Magnesiumsulfat. In schweren Fällen kann der erhöhte Blutdruck möglicherweise durch intravenöses Hydralazin oder Labetalol gesenkt werden.
- Geocadin RG. Posterior Reversible Encephalopathy Syndrome. N Engl J Med. 2023 Jun 8;388(23):2171-2178. doi: 10.1056/NEJMra2114482