Hautausschläge bei Kindern: gefährlich oder nicht?
Hautausschläge sind einer der Hauptgründe für eine Konsultation in der Kinderambulanz. Die meisten Kinder gehen dabei mit einer harmlosen Diagnose wieder nach Hause. Aber gelegentlich zeigt ein Hautveränderung eine ernst zu nehmende Erkrankung an.

«Ungefähr ein Drittel der Kinder, die in eine Ambulanz kommen, haben einen Hautausschlag. Die allermeisten von ihnen werden in der Folge mit einer harmlosen Diagnose an ihren Kinderarzt verwiesen», berichtet PD Dr. Michelle Seiler, Leitende Ärztin und Leiterin akademischer Bereich Notfallstation am Universitäts-Kinderspital Zürich (1).
«Bei bestimmten Anzeichen sollte man allerdings hellhörig werden – dann kann es sich um eine kritischere Situation handeln.»
Varizellen erscheinen mit «Sternenhimmel»

Das Exanthem bei Varizellen tritt als «Sternenhimmel» mit Bläschen in unterschiedlichen Verlaufsstadien zutage.
Zu den häufigsten viralen Infektionen, die mit einem Ausschlag einhergehen, gehören Infektionen mit dem Varizella-Zoster-Virus. Bei diesem handelt es sich um das Humane Herpesvirus vom Typ 3.
Nach einer Inkubationszeit von zehn bis 21 Tagen treten dabei typischerweise Prodromalsymptome wie Fieber sowie Kopf- und Gliederschmerzen auf, im Verlauf tritt dann ein Exanthem zutage, das aus Erythemen, Papeln, Bläschen, Krusten und Nekrosen bestehen kann. Da die geröteten Bläschen gleichzeitig in verschiedenen Phasen auftreten, nennt man das Erscheinungsbild auch den «Heubner'schen Sternenhimmel».
Als ansteckend gelten Patienten bereits ein bis zwei Tage vor der Entwicklung der Läsionen bis 24 Stunden nach deren Abheilen.
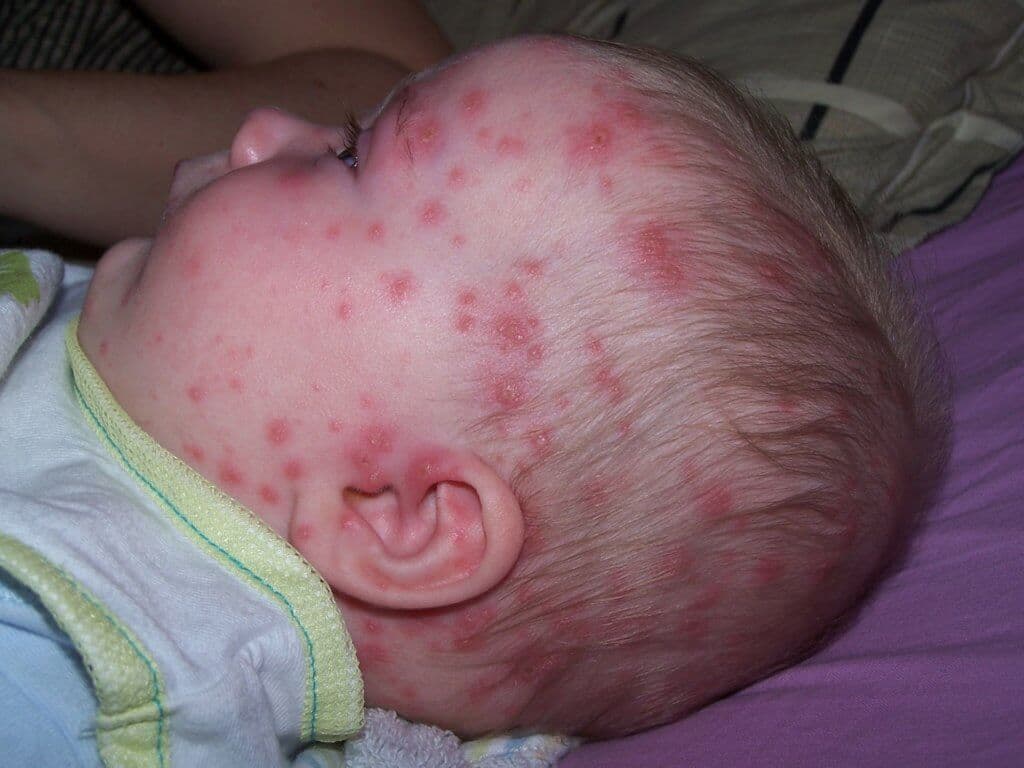
Varizellen machen auch vor der Kopfhaut nicht halt.
Hat man sich einmal mit dem Varizella-zoster-Virus infiziert, verbleibt es nach Abheilung der Symptome der Ersterkrankung dormant (schlummernd) lebenslang im Körper. Im späteren Leben kann es dann zu Reaktivierungen des Virus kommen, was zu einer Gürtelrose führen kann.
Die Erstinfektion mit dem Varizella-zoster-Virus geschieht in unserer geografischen Lage dabei typischerweise in der Kindheit. In anderen Ländern ist jedoch der Anteil durchinfizierter Erwachsener geringer. Besonders bei Frauen, die in den Tropen oder Subtropen aufgewachsen sind, könnte eine gefährliche Erstinfektion während der Schwangerschaft stattfinden, die mit Komplikationen und Fehlbildungen des Ungeborenen bis hin zum Abort verbunden sein kann.
Seit Anfang 2023 ist die Impfung gegen das Varizella-zoster-Virus Teil des Schweizer Impfplans. Sie wird üblicherweise im Säuglingsalter zwischen neun und 12 Monaten verabreicht. Ausserdem wird eine Nachholimpfung gegen Varizellen allen Kindern, Jugendlichen und Erwachsenen im Alter zwischen 13 Monaten und 39 Jahren angeraten, die bislang noch nicht an Varizellen erkrankt sind, und die noch nicht insgesamt zwei Impfdosen erhalten haben.
Die Varizellen lassen sich von den nun vermehrt auftretenden Affenpocken übrigens klinisch gut unterscheiden. Einerseits zeigen Patienten mit Affenpocken zuerst systemische Symptome, und der Ausschlag tritt erst sekundär auf. Andererseits sieht der Ausschlag etwas anders aus. Ein weiteres Kriterium sind die betroffenen Körperpartien: Während Varizellen typischerweise die Kopfhaut befallen, ist diese bei Affenpocken nur selten involviert.
Röteln: Hautausschlag mit Lymphknotenschwellung

Röteln verursachen ein feinmakuläres Exanthem und geschwollene Lymphknoten im Halsbereich.
Auch bei einer Infektion mit dem Rötelnvirus tritt ein Ausschlag auf. In diesem Fall hat das Exanthem ein feinmakulöses Erscheinungsbild, die Läsionen fliessen dabei nicht ineinander. Leitsymptom für die Röteln ist eine Schwellung der retroaurikulären und okzipitalen Lymphknoten. Am weichen Gaumen finden sich zudem typischerweise Flecken.
Gegen Röteln wird in der Schweiz normalerweise im Alter von neun bis 12 Monaten eine Impfung verabreicht. Sie ist der der Masern-Mumps-Röteln (MMR)-Schutzimpfung. Rund sechs Prozent der Erwachsenen sind jedoch nicht gegen die Röteln immun. Komplikationen bei einer Röteln-Infektion können dabei vor allem in der Schwangerschaft auftreten. Da die Impfung wie alle Lebendimpfungen während der Schwangerschaft kontraindiziert ist, sollten alle Frauen vor der Schwangerschaft zwei Impfdosen gegen Röteln erhalten haben.
Masern: Ausschlag beginnt im Gesicht
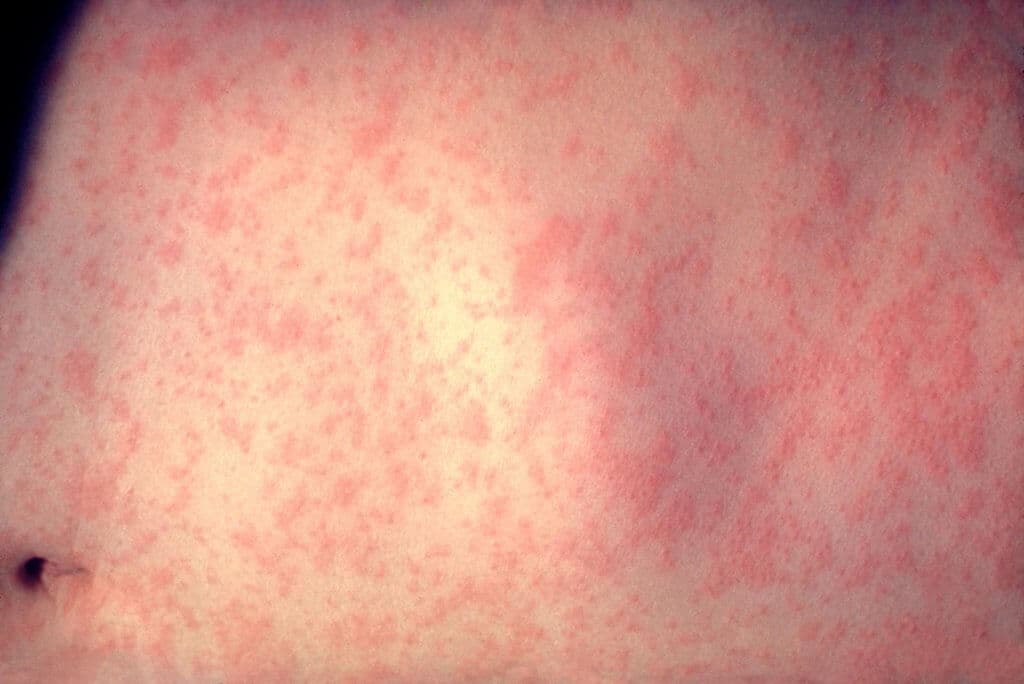
Bei den Masern «fliesst» der Ausschlag ineinander und hinterlässt kupferfarbige Flecken.
Tritt ein Exanthem in Kombination mit Husten, geröteten Augen und einem reduzierten Allgemeinzustand auf, zeigt sich, dass eine exakte klinische Untersuchung und eine umfassende Anamnese wichtig sind. Hat der Patient noch keine Masernimpfung erhalten, und zeigen sich weitere Merkmale wie die Koplik-Flecken im Mund, könnte sich um eine Masernerkrankung handeln.

Koplik-Zeichen sind ein Hinweis auf Masern
Bei den Masern handelt es sich um eine saisonale Erkrankung während der Winter- und Frühjahrsmonate. Die Infektion ist sehr ansteckend und verbreitet sich über Tröpfchen. Nach einer Inkubationszeit von zehn Tagen treten die typischen «3 C» auf:
- Husten (cough)
- Schnupfen (coryza), und/oder
- Konjunktivitis (conjunctivitis)
Bei den Masern beginnt der Ausschlag im Gesicht, mit kraniokaudaler Ausbreitung. Es handelt sich um ein konfluierendes Exanthem, das kupferartige Maculae hinterlässt. Eine Masern-Erkrankung kann mit verschiedenen Komplikationen einhergehen, darunter die gefährliche subakut sklerosierende Enzephalitis. Nicht zuletzt deswegen sollten Kinder ab dem Alter von neun bis 12 Monaten gegen die Masern geimpft werden (MMR-Impfung).
Ringelröteln: Rote Wangen im Winter und Frühling

Der typische Ausschlag bei Ringelröteln besteht in roten Wangen («Slapped cheeks»)
Die Ringelröteln treten gehäuft bei Kindern im Schulalter während der Winter- und Frühlingsmonate auf. Es handelt sich dabei um eine Infektion mit dem Parvovirus B19, das über Tröpfcheninfektion übertragen wird.
Der Ausschlag beginnt typischerweise im Gesicht, und wandert dann über die exponierten Extremitäten. Die Ringelröteln können daher vier Hautsymptome verursachen:
- Wangenrötung («Slapped cheeks»-Syndrom)
- Ringförmige Erytheme (auch Erythema infectiosum genannt)
- Urtikarielle Exantheme
- Petechiale Exantheme an Händen und Füssen («Gloves and socks»-Syndrom)
Komplikationen wie Aplasien, Hepatitiden oder Arhtralgien treten nur selten auf.
Dreitagefieber: 3-5 Tage Fieber, dann Ausschlag
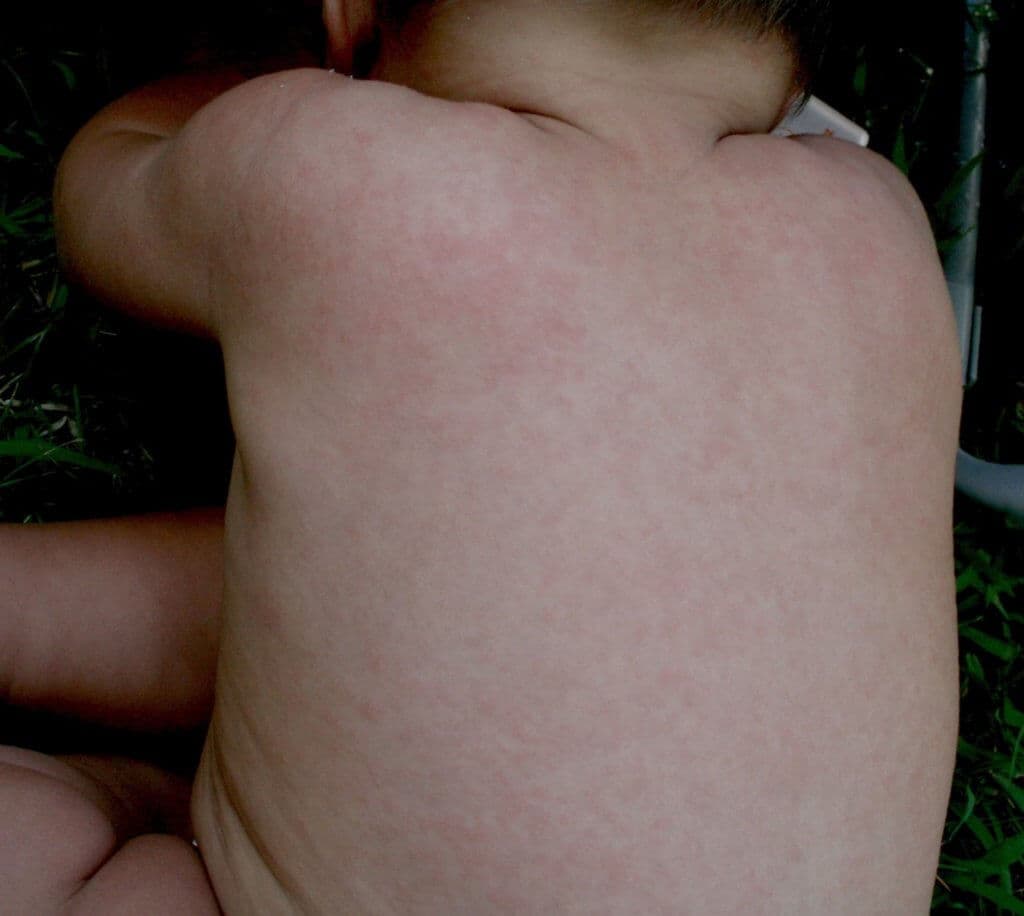
Hohes Fieber gefolgt von einem Ausschlag am Stamm bei kleinen Kindern: Dabei handelt es sich oft um das Dreitagefieber.
Eine sehr häufige Ursache für ein Exanthem im frühen Kindesalter (v.a. zwischen dem 6. und dem 36. Monat) ist das Dreitagefieber (Exanthema subitum). Dabei handelt es sich um eine Tröpfcheninfektion mit dem Humanen Herpesvirus (HHV) 6 bzw. 7.
Nach einer Inkubationszeit zwischen fünf und 15 Tagen kommt es nach Infektion zu einem drei bis fünf Tage andauernden meist hohen Fieber. Nach Abklingen des Fiebers erscheint dann ein undifferenziertes Exanthem am Stamm mit zentrifugaler Ausbreitung. Dieses hält zwischen einem und drei Tagen an.
Scharlach: Exanthem und Himbeerzunge
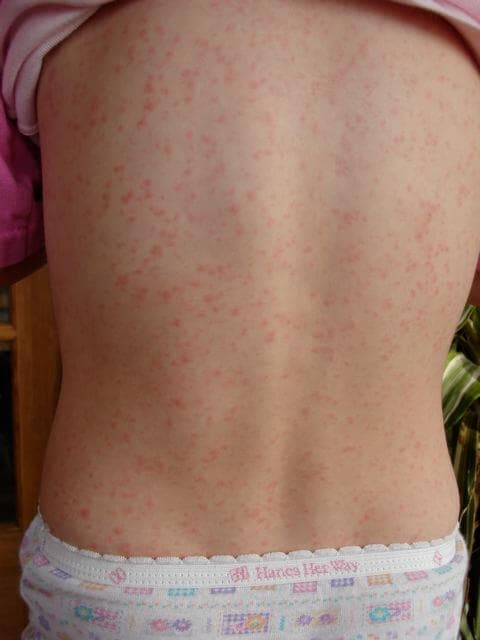
Zu den bakteriell ausgelösten Erkrankungen, die mit Hautausschlägen begleitet sind, zählt Scharlach. Dabei handelt es sich um eine Pharyngotonsillitis durch Streptokokken der Gruppe A. Typischerweise treten als erste Symptome Kopfschmerzen, Halsschmerzen, Schluckbeschwerden, Schüttelfrost und rasch ansteigendes Fieber auf. Möglich sind auch Bauchschmerzen und Erbrechen.
Begleitet wird der Symptombeginn durch gerötete, weisslich belegte Tonsillen, sowie eine initial weisslich belegte Zunge mit geröteten Papillen (Himbeerzunge).
Der Erreger produziert ein erythrogenes Exotoxin, das zwischen 24 und 48 Stunden nach Beginn der Halsschmerzen zu einem Ausschlag führt. Dieser tritt feinfleckig und papulös in Erscheinung, und breitet sich vom Kopf in Richtung der Füsse aus. Die grossen Beugen sind dabei betont. Typisch ist auch eine periorale Blässe.
Meningokokken: Petechien, die sich nicht wegdrücken lassen
Zu den gefährlichsten Situationen, die von einem Hautausschlag begleitet werden, gehört die Meningokokkensepsis. Diese lebensgefährliche Erkrankung präsentiert sich in der Anamnese mit Fieber, reduziertem Allgemeinzustand und einem plötzlich entstandenem und sich rasch ausbreitendem Hautauschlag.
Es handelt sich auch nicht nur um kleine Hauteinblutungen, sondern meistens finden sich mehrere Millimeter grosse Hautveränderungen. Die Kinder haben ausserdem weitere klassische Sepsiszeichen wie ein blasses Kolorit, eine verlängerte Rekapillarisierungszeit und eine Tachykardie. In manchen Fällen weisen die Patienten zusätzlich eine Meningitis auf, die sich durch Nackensteifigkeit klinisch erkennen lässt.
Beim SSSS und TSS ist schnelle Antibiose geboten
Eine andere Infektionskrankheit mit Ausschlag, die zwar nicht lebensbedrohlich, aber dennoch wichtig zu erkennen ist, ist die Staphylogene toxisch epidermale Nekrolyse (Staphylococcal scalded skin syndrome, SSSS). Dabei kommt es zu einer Infektion mit Stapyhlokokken, die exfoliative Toxine bilden können, und zu lokal begrenzten und generalisierten dermatologischen Verlaufsformen führen können. Überwiegend sind Säuglinge und Kleinkinder betroffen.
Die Toxine lösen dabei die Zell‐Zell Kontakte auf, und es kommt zu einer Auflockerung der Zellverbindungen, wodurch sich die oberste Hautschicht ablöst(offene Blasen). «Durch den typischen Ausschlag um den Mund herum lässt sich diese bakterielle Hautinfektion häufig schon durch eine Blickdiagnose erkennen» sagt Dr. Seiler.
Typisch ist eine zusätzliche Rötung am Rumpf , die sehr schmerzhaft ist. Therapiert wird hier im Spital: Eine stationäre antibakterielle Behandlung mit Amoxicillin‐Clavulansäure und Hautpflege bringt schnelle Besserung der Symptome.
Besondere Vorsicht ist auch beim toxischen Schocksyndrom (TSS) geboten. Dieses kann einerseits Menstruations-assoziiert sein, andererseits wird es durch Hautverletzungen ausgelöst. Durch offene Wunden können Bakterien in den Körper gelangen und diese Erkrankung auslösen. Deshalb ist es wichtig, Eltern von Kindern mit thermischen Verletzungen, Varizellen oder sonstigen Hautverletzungen über die Möglichkeit und die Symptome des TSS aufzuklären.
Durch sogenannte Superantigene auf den bakteriellen Bestandteilen wird beim TSS eine überschiessende Immunreaktion hervorgerufen, die schlimmstenfalls zum Multiorganversagen führen kann. Typische Merkmale sind Fieber, Erbrechen, Durchfall und ein reduzierter Allgemeinzustand. Hinzu kommt eine feine Rötung der Haut und der Augen Eine schnelle intravenöse Behandlung mit Amoxicillin und Clavulansäure sowie Clindamycin ist dringend notwendig, da diese Erkrankung rasch voranschreitet und nicht selten tödlich endet.
Kawasaki-Syndrom: Erdbeerzunge und schuppige Fingerspitzen

Erdbeerzunge beim Kawasaki-Syndrom
Beim Kawasaki-Syndrom handelt es sich eigentlich um eine Vaskulitis (Gefässentzündung) der kleinen und mittleren Arterien. Ein Kawasaki-Syndrom lässt sich vermuten, wenn Patienten, meistens Kleinkinder, eine beidseitige nicht-eitrige Augenentzündung, Vergrösserung der Lymphknoten am Hals, gerötete, rissige Lippen und die sogenannte Erdbeerzunge aufweisen. Typisch sind ausserdem ein über mehrere Tage anhaltendes Fieber, sowie ein stark reduzierter Allgemeinzustand.
Weitere verräterische äussere Symptome für ein Kawasaki-Syndrom sind Veränderungen an den Extremitäten wie (mitunter diskrete) Ödeme an Händen und Füssen, flächige Rötungen der Handflächen und Fusssohlen, sowie nach einigen Wochen eine Schuppung der Fingerspitzen und Zehenspitzen. Die Gefässentzündung kann auch das Herz betreffen, deshalb ist es wichtig diese Erkrankung zu erkennen und die Kinder in ein Spital einzuweisen.
Eine Häufung erlebt hat das Kawasaki-Syndrom während einiger Wellen von SARS-CoV-2. Vermutlich gibt es einige Virusstämme, bei denen es häufiger zum Kawasaki-Syndrom kommt. Behandelt werden die Kinder mit Immunglobulinen.
Stevens-Johnsons-Syndrom, toxisch-epidermale Nekrolyse: Schwere Hautreaktionen durch Medikamentenunverträglichkeit
Verfügen Kinder über einen weitläufigen Ausschlag an Hals und Rumpf, könnte es sich um ein Erythema exsuditativum multiforme major handeln. Im Verlauf bildet dieses eine drastische erosive Mukositis, der Ausschlag entwickelt sich in grosse, flüssigkeitsgefüllte Bläschen. Je nach betroffener Körperoberfläche unterteilt man das Erkrankungsbild in das Stevens-Johnsons-Syndrom (<10% Körperoberfläche) und in die toxisch-epidermale Nekrolyse (>30% Körperoberfläche).
Charakteristisch ist die immer vorhandene Mukosabeteiligung. Beide Erkrankungen sind also etwa durch eine Stomatitis, Cheilitis oder Konjunktivitis begleitet. Am häufigsten liegt dem Krankheitsbild ein medikamentöser Auslöser zugrunde (z.B. Allopurinol, Antiepileptika, NSAR, Antibiotika), seltener gibt es auch eine infektiöse Ursache (z.B. EBV, CMV, HSV).
Da ein Erythema exsudativum multiforme major mit einer Letalität bis 30 Prozent assoziiert ist, sollte es so schnell wie möglich behandelt werden. Dies geschieht mit Steroiden.
Beitrag aktualisiert am 13. September 2023
- «6 Highlights in 60 Minuten – Pädiatrie», Forum für medizinische Fortbildung (FomF) Schweiz, 23. Mai 2022