Prognose der frühen rheumatoiden Arthritis
Wie sich eine frühe Arthritis im weiteren Verlauf entwickeln wird, lässt sich schwer abschätzen. Zwar weiss man, dass hohe Entzündungswerte und Autoantikörper mit einer röntgenologischen Progression verbunden sind. Doch das allein determiniert die Prognose nicht. Eine neue Forschungsarbeit gibt Aufschluss, welche Anzeichen etwa für eine Progression zur rheumatoiden Arthritis sprechen.
In den letzten Jahren hat das Verständnis der Pathomechanismen der rheumatoiden Arthritis (RA) zu einer grösseren Auswahl an therapeutischen Optionen geführt. Neue Medikamente werden nicht nur bei fortgeschrittener Erkrankung, sondern auch in frühen Stadien getestet. Je früher eine Therapie mit DMARD beginnt, desto besser können strukturelle Schäden verhindert werden.
Es ist jedoch schwierig, eine frühe Arthritis zu erkennen und damit umzugehen. Immerhin variiert die Erkrankung nicht nur in ihren Erscheinungsformen, sondern auch im Verlauf. Von spontaner Remission über den Übergang zur rheumatoiden Arthritis oder einer anderen rheumatischen Erkrankung bis hin zur Entwicklung einer entzündlichen Osteoarthritis ist alles möglich. Das schreiben portugiesische Autoren einer aktuellen Studie zur frühen rheumatoiden Arthritis (1).
Prognostische Marker könnten dabei beim Management der frühen Erkrankungsvariante helfen. Individuelle Indikatoren für erosive, fortschreitende Varianten sind unter anderem:
- eine hohe Anzahl geschwollener Gelenke,
- Rheumafaktorpositivität, und
- das Vorhandensein von Antikörpern gegen citrullinierte Proteine (ACPA).
Es ist jedoch unklar, wie aussagekräftig diese Parameter in Kombination sind.
Fünf Phänotypen der frühen Arthritis
Das Forscherteam versuchte, herauszufinden, ob sich die frühe Arthritis objektiv in Phänotypen unterteilen lässt und ob sich diese langfristig in ihrer Prognose unterscheiden. Dazu analysierten sie die klinischen Daten von Patienten aus drei verschiedenen Kohorten: der britischen Early Arthritis Cohort in Reade, der französischen Etude et Suivi des Polyarthritides Indifférenciées (ESPOIR) und der niederländischen Leiden Early Arthritis Clinic (EAC).
Anhand von Anzahl und Lokalisation der betroffenen Gelenke, Entzündungsparametern und Antikörperstatus identifizierten die Forscher fünf Phänotypen bei den 5.000 Patienten. Die ersten beiden waren durch eine symmetrische Polyarthritis gekennzeichnet, die anderen drei durch eine Oligoarthritis:
- autoimmune inflammatorische Polyarthritis (AIPA) mit ausgeprägter Akute-Phase-Reaktion (APR, definiert durch BSG und hohe CRP-Werte) und positivem Antikörperstatus (AK)
- milde inflammatorische Polyarthritis (MIPA) ohne APR und ohne positiven AK
- autoimmune Oligoarthritis der oberen Extremität (AIOAUL, autoimmune oligoarthritis of the upper limbs) mit hoher APR und positivem AK
- milde inflammatorische OAUL (MIOAUL) ohne APR und mit negativem AK
- Oligoarthritis der unteren Extremität (OALL, oligoarthritis of the lower limbs)
Patienten mit AIPA-Phänotyp erfüllten RA-Klassifikationskriterien häufiger
Bei der Basisuntersuchung erfüllten in allen drei Kohorten die Patienten mit dem AIPA-Phänotyp häufiger die RA-Klassifikationskriterien von 2010 als die mit einem MIPA-Phänotyp. Auch einige Oligoarthritiden der oberen Gliedmassen konnten nach diesen Kriterien als RA definiert werden. Die Wahrscheinlichkeit dafür war beim autoimmunen AIOAUL höher als beim mild-inflammatorischen MIOAUL (66 % vs. 17 %). Die meisten Patienten mit Oligoarthritis der unteren Extremität erfüllten die RA-Klassifikationskriterien jedoch nicht.
Die Forscher fragten sich, ob sich der Phänotyp von Patienten mit früher Arthritis im Verlauf ändert. Die Analyse langfristiger Daten war jedoch nur in der französischen Kohorte möglich. Knapp ein Drittel der ESPOIR-Patienten mit Oligoarthritis der oberen Extremität entwickelte eine Polyarthritis, 21 % eine autoimmun-inflammatorische AIPA und zehn Prozent eine mild-inflammatorische MIPA. In der niederländischen EAC-Kohorte war eine Analyse nach einem Jahr möglich.
Bei 14 Prozent der Patienten mit Oligoarthritis der oberen Extremität aus der autoimmunen Gruppe (AIOAUL) und bei drei Prozent aus der mild-inflammatorischen Gruppe (MIOAUL) entwickelte sich eine Polyarthritis.
In beiden Kohorten änderte sich bei keinem Patienten der Phänotyp von Polyarthritis zu einem anderen. Die Oligoarthritis der unteren Extremität blieb in der britischen und niederländischen Kohorte ebenfalls stabil. In der ESPOIR-Studie wurden nach zehn Jahren keine Daten zu diesem Phänotyp erfasst. In der EAC-Kohorte blieben 92 Prozent aller EA- Patienten ihrem Phänotyp treu.
Lebensqualität hängt nicht vom Gelenkschaden ab
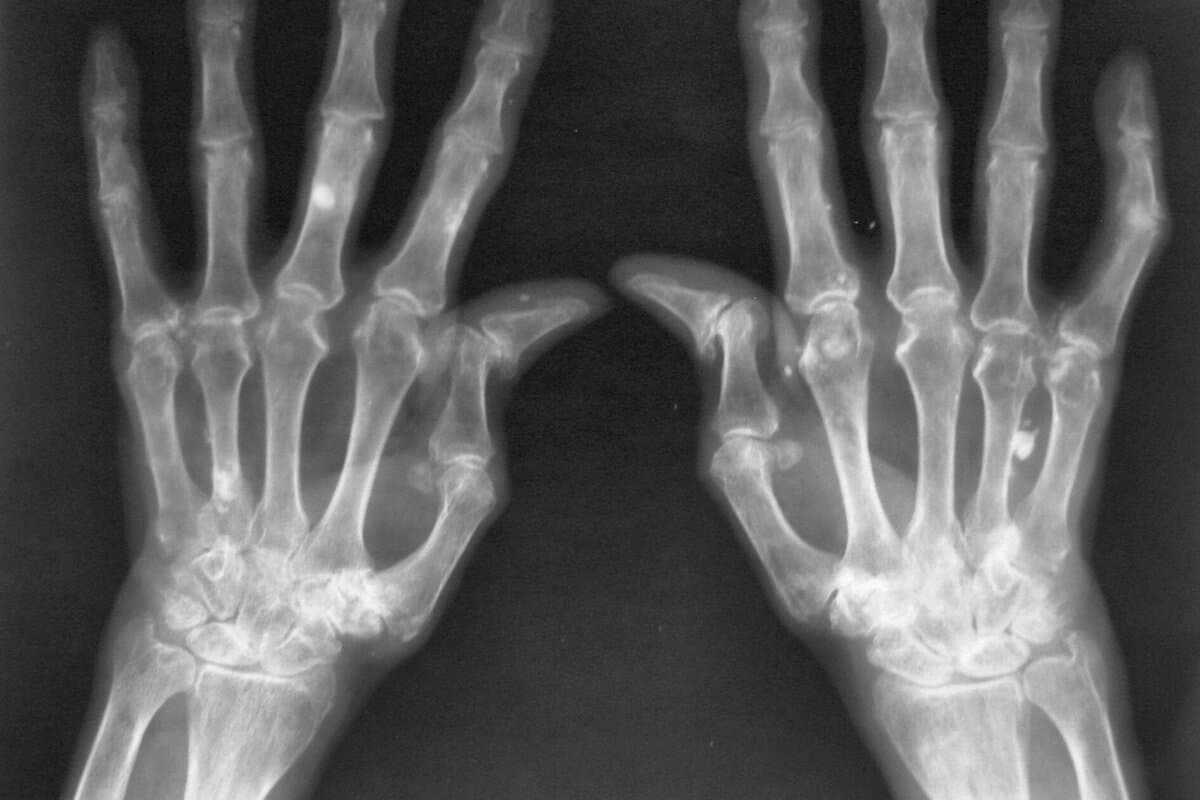
Die röntgenologischen Gelenkschäden wurden in der Studie mit dem SvdH-Score erfasst. Über alle Kohorten hinweg war dieser Score in den mild-inflammatorischen Gruppen niedriger als in den autoimmun-inflammatorischen. Mit anderen Worten: Patienten mit früher Arthritis, die erhöhte Entzündungswerte und Autoantikörper aufwiesen, entwickelten häufiger radiologische Schäden als Patienten ohne diese Marker.
Trotz des klaren Unterschieds in der strukturellen Prognose wiesen AIPA- und MIPA-Patienten am Ende des Follow-ups eine ähnlich starke Beeinträchtigung und eingeschränkte Lebensqualität auf (gemessen mittels HAQ und SF36). Die Autoren betonen, dass Patienten mit früher Arthritis, aber ohne Autoantikörper und hohe Entzündungswerte nicht zwangsläufig eine bessere Prognose haben als Patienten mit diesen Markern. Sie fordern die Entwicklung von Behandlungsstrategien, die über das Verhindern von Gelenkdestruktion hinausgehen, um die Lebensqualität aller Arthritis-Patienten zu verbessern.
Weiterlesen
- Sepriano A et al. Distinction and prognosis of early arthritis phenotypes: an analysis in three European cohorts. RMD Open, 2023; 9:e 003611. doi:10.1136/rmdopen-2023-003611