IgA-Vaskulitis im Erwachsenenalter: Vielfältige Symptome und Komplikationen
Die IgA-Vaskulitis bei Erwachsenen macht sich nicht nur mit Symptomen wie Hautbeschwerden und Arthralgien bemerkbar. Möglich sind auch Komplikationen wie gastrointestinale Hämorrhagien oder eine Herzbeteiligung. Besonders wichtig für die Prognose ist der Zustand der Nieren, deren Funktion es frühzeitig zu schützen gilt.
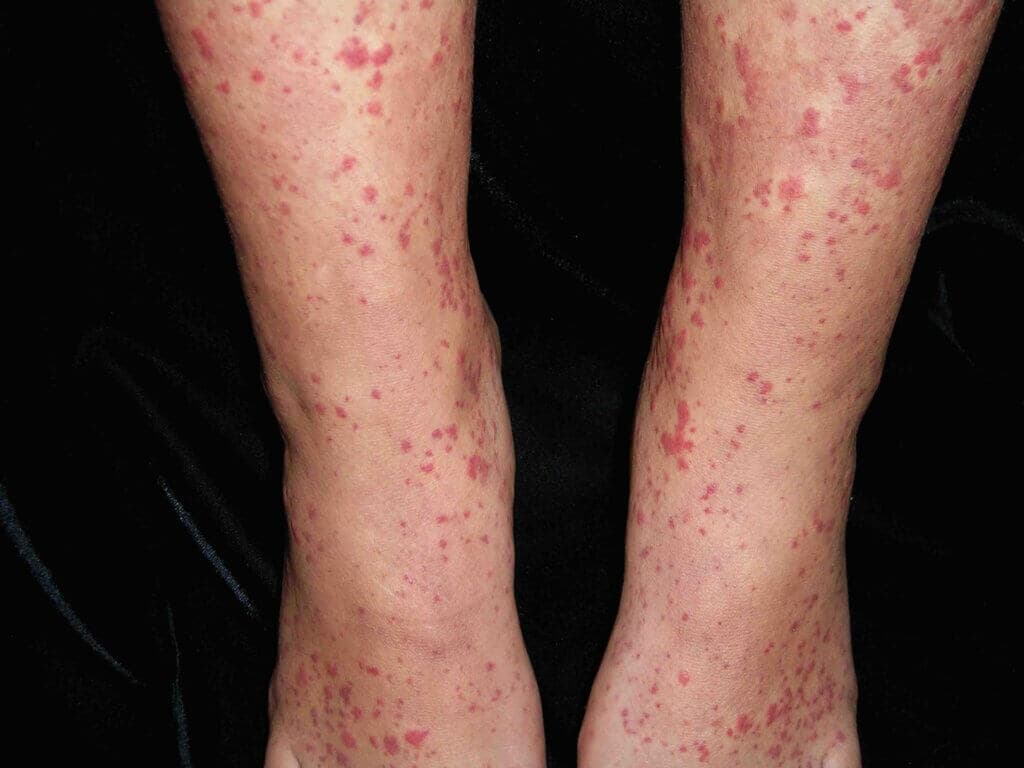
Die Purpura bei IgA-Vaskulitis betrifft in der Regel die untere Extremität.
Im Gegensatz zur milden Form bei Kindern verläuft die IgA-Vaskulitis (IgAV, Purpura Schönlein-Henoch) bei Erwachsenen oft schwerwiegender, rezidiviert oft, und kann chronisch werden. Männer sind häufiger betroffen als Frauen, das Haupterkrankungsalter liegt zwischen dem 40. und dem 50. Lebensjahr.
Die Ursache der Vaskulitis liegt in einer veränderten Glykosylierung von Immunglobulin A1 zu galaktosedefizientem IgA1 (Gd-IgA1). Dadurch werden am IgA-Protein Bindungsstellen für Autoantikörper freigelegt; dies ermöglicht dann die Bildung von Immunkomplexen.
Vermutlich ist die Gd-IgA1-Bildung Folge einer veränderten mukosalen Immunität, beispielsweise nach Infekten der oberen Luftwege oder des Magen-Darm-Trakts, schreibt Professor Dr. Sabine Adler vom Kantonsspital Aarau in einer aktuellen Übersichtsarbeit (1).
Symptome durch Ablagerungen von Immunkomplexen
Schlussendlich führt die Immunkomplexbildung zu perivaskulären Ablagerungen und einer Aktivierung neutrophiler Granulozyten. Diese Vorgänge können verschiedene Organsysteme betreffen und vielfältige Symptome verursachen.
Hauptsymptom der IgA-Vaskulitis sind dabei palpable Purpura mit subkutaner Ödembildung (siehe Abbildung), meist an den Unterschenkeln. Bei 70 Prozent der Patienten finden sie sich schon im Initialstadium, und später bei nahezu allen Betroffenen. Purpura oberhalb der Hüfte sprechen für einen generalisierten Befall, der auf ein erhöhtes Risiko für einen schweren Verlauf inklusive gastrointestinaler und renaler Beteiligung hindeutet.
Viele Patienten leiden unter Bauchkrämpfen
Zwei Drittel der Betroffenen leiden zusätzlich an Arthralgien, insbesondere der Knie- und Sprunggelenke. Dabei treten häufig Schwellungen zutage, trotz möglicher Synovitiden kommt es bei der IgAV aber nicht zu destruierenden Gelenkentzündungen.
Bei 50 bis 80 Prozent der Patienten treten ausserdem gastrointestinale Beschwerden auf, vor allem in Form von krampfartigen Schmerzen. Auch Hämorrhagien sind möglich. Sie können von milden Formen mit etwas Blut im Stuhl bis zu lebensbedrohlichen Zuständen reichen. Eine zügige Diagnostik ist unumgänglich, auch um Perforationen oder Obstruktionen auszuschliessen. Hier helfen Sonografie und CT, um intestinale Wandverdickungen darzustellen. Endoskopisch sind mukosale Erytheme und petechiale Blutungen sichtbar.
Bei etwa 70 Prozent der erwachsenen IgAV-Patienten kommt es zu einer Nierenbeteiligung, die von asymptomatischer Mikrohämaturie bis zur terminalen Insuffizienz reichen. Neben der Bestimmung von Serumkreatinin und der (Mikro-)Albuminuriediagnostik ist das Urinsediment relevant. Auch Glomeruläre Erythrozyten weisen auf eine renale Vaskulitis hin.
Wann eine Biopsie erforderlich ist, wird unterschiedlich beurteilt. Spätestens bei einer Verschlechterung der Nierenfunktion ist die Indikation aber gegeben. Histologisch dominiert meist eine Immunkomplexablagerung ähnlich wie bei anderen IgA-Nephropathien.
Herzbeteiligungen sind bei der IgAV hingegen möglich, aber selten. Beschrieben wurden dabei unter anderem
- Palpitationen,
- Tachykardie,
- Perikardergüsse und
- Myokarditiden.
Vermutet wird eine koronare Vaskulitis als pathophysiologischer Hintergrund. Treten im Rahmen einer IgAV kardiopulmonale Symptome auf, sollte man diesen daher unbedingt nachgehen. Bei Patienten mit IgA-Vaskulitis ohne entsprechende Beschwerden gehört die kardiale Diagnostik dagegen nicht zur erforderlichen Routine.
Wie die IgA-Vaskulitis diagnostiziert wird
Die Diagnose der IgA-Vaskulitis erfolgt anhand von Anamnese und klinischer Konstellation. Hellhörig werden muss man bei Erwachsenen, die eine Purpura ungeklärter Ursache aufweisen.
In diesen Fällen kann eine Hautbiopsie helfen, die Erkrankung von anderen Vaskulitiden abzugrenzen. In der direkten Immunfluoreszenzuntersuchung lassen sich die IgA-Ablagerungen gut nachweisen, histologisch sieht man meist eine leukozytoklastische Vaskulitis.
Was hingegen fehlt, sind verlässliche serologische Marker. Bei der Hälfte der Betroffenen ist auch das namensgebende IgA im Blut unauffällig und diagnostisch nicht verwertbar. Eine mögliche Komplementerniedrigung ist zwar nicht spezifisch, nützt aber bei der Abgrenzung zu anderen Kleingefässvaskulitiden.
Klassifikationskriterien hat man für Erwachsene ebenfalls nicht, deshalb werden diejenigen für Kinder herangezogen (s. Kasten). Das Kriterium «eingeschränkte Nierenfunktion» erschwert ljedoch die frühe Diagnose, weshalb Profe. Adler es kritisch betrachtet. Besser wäre ihrer Meinung nach stattdessen das Kriterium «Urin: glomeruläre Erythrozyten plus/minus auffällige Albuminurie».
IgAV-Kriterien von EULAR, PRINTO und PreS*
Die Kriterien für die Diagnose der IgA-Vaskulitis wurden für Kinder aufgestellt, bei Erwachsenen mit IgAV bisher aber nie validiert. In der Praxis haben sie sich allerdings bewährt. Als wahrscheinlich gilt die IgAV beim Vorliegen einer typischen Purpura plus mindestens einem weiteren Kriterium:
- abdominelle Schmerzen
- IgA-Ablagerungen in der histologischen Untersuchung von Haut/Niere
- Arthritis/Gelenkschmerz
- eingeschränkte Nierenfunktion
* EULAR: European Alliance of Associations for Rheumatology, PRINTO: Paedeatric Rheumatology European Society, PreS: Paediatric Rheumatology International Trials Organisation
Symptomatisch behandeln reicht oft bei mildem Verlauf
Empfehlungen zur Therapie beruhen auf Expertenmeinungen, klare Daten zur optimalen Behandlung der IgA-Vaskulitis gibt es bisher nicht. Bei milden Verläufen kann es ausreichen, Purpura und Arthralgien symptomatisch zu behandeln. Gegen die Schmerzen sollten hingegen eher Metamizol oder Paracetamol als NSAR eingesetzt werden.
Ansonsten gilt es, stadiengerecht zu therapieren. Bei persistierender Proteinurie empfehlen sich RAAS-Blocker und SGLT2-Hemmer. Glukokortikoide (oral oder i.v.), Azathioprin oder Mycophenolat-Mofetil (MMF) kommen je nach Ausmass der Nierenbeteiligung zum Einsatz. Cyclophosphamid ist bei rasch progredienter Glomerulonephritis eine Option. Bei 22 Erwachsenen mit refraktärem Verlauf hatte auch Rituximab einen guten Effekt auf die renale Verschlechterung.
Prognose
Insgesamt verläuft die IgAV oft schwankend und rezidivierend, betont die Autorin. In einem Kollektiv von 260 Patienten mit überwiegend mässiger Ausprägung kam es immerhin bei 15 Prozent der Betroffenen zu einem Rezidiv, vor allem, wenn sie keine Glukokortikoide als Basismedikation erhalten hatten. Das Gesamtüberleben betrug in dieser Kohorte 78 Prozent nach fünf und 65 Prozent nach zehn Jahren.
Eine Nierenbeteiligung kann im Verlauf der IgAV durchaus zeitverzögert auftreten. Um sie frühzeitig zu erkennen, brauchen IgAV-Patienten eine dauerhafte medizinische Betreuung – auch wenn sie (zunächst) nur unter milden kutanen oder rheumatologischen Manifestationen leiden. Denn die Prognose der IgAV wird vor allem von der Niere bestimmt. Bisher war die Entwicklung zur terminalen Organinsuffizienz häufig – allerdings hoffen die Experten, dass sich nach der Einführung der kombinierten RAAS/SGLT2-Hemmung das renale Outcome auch bei der IgAV verbessert hat.
- Adler S. Immunglobulin-A-Vaskulitis. Inn Med (Heidelb). 2024 Feb;65(2):114-121. doi: 10.1007/s00108-023-01650-7.