Urtikaria – Typen, Diagnose, Behandlung
Die Urtikaria (Nesselsucht, Nesselfieber) ist eine häufige Hautkrankheit, die zumeist mit starkem Juckreiz verbunden ist. Dr. Carole Guillet, Dermatologische Klinik am Universitätsspital Zürich, erläutert die unterschiedlichen Formen der Urtikaria sowie ihre Diagnostik* - und zeigt die aktuellen Leitlinien zur Therapie auf.
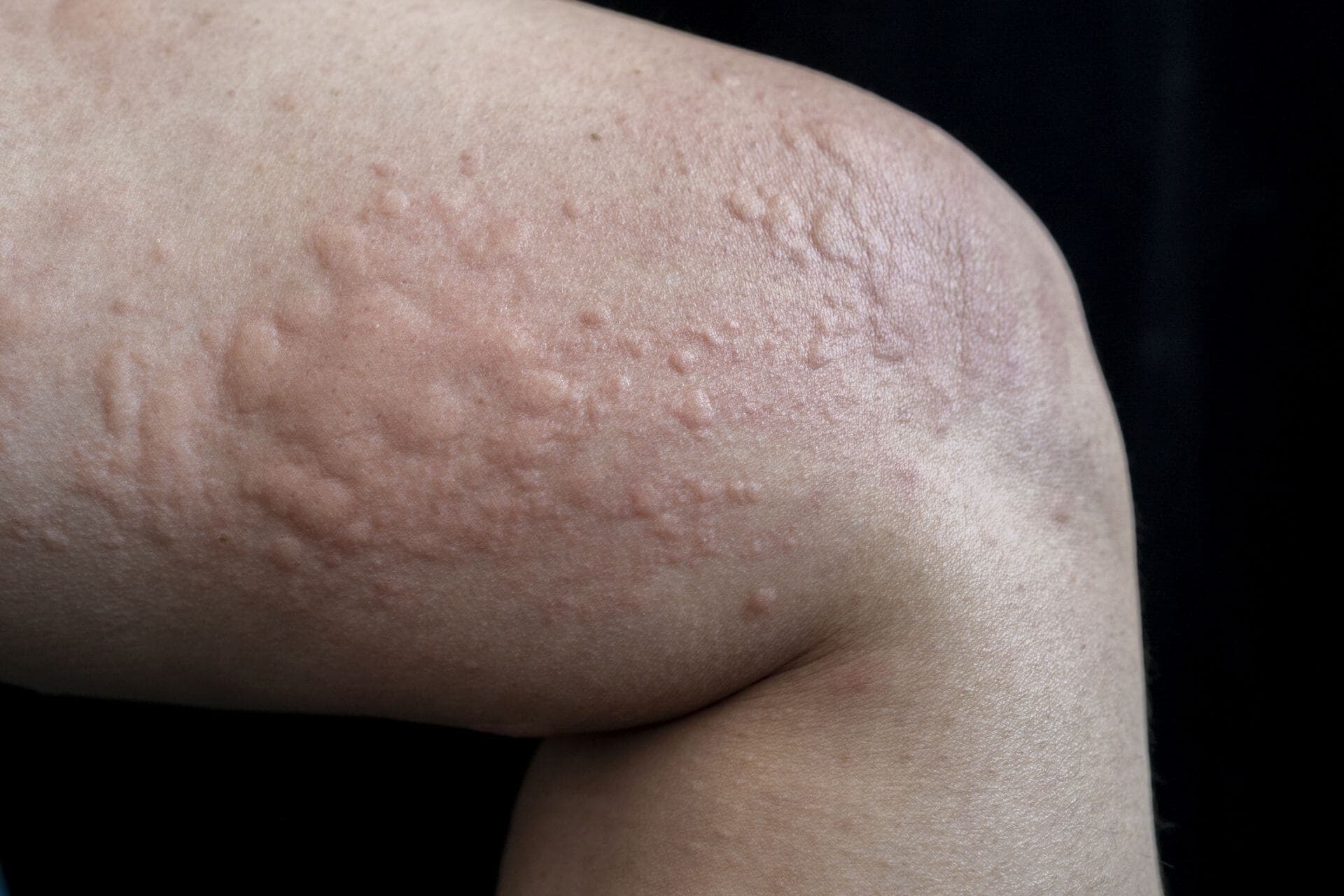
Leiden Patienten auf einmal an einem starken Juckreiz, kommt als mögliche Diagnose die Urtikaria in Frage. Dabei gibt es zwei mögliche Formen. Eine akute Urtikaria grenzt sich ab von der chronischen Urtikaria: Definitionsgemäss dauert sie maximal sechs Wochen, in den meisten Fällen beschränken sich die Symptome jedoch nur auf ein bis zwei Tage.
Die chronische Urtikaria wird weiter unterteilt in chronisch spontan oder chronisch induzierbare Urtikaria. Unter die chronisch induzierbare Urtikaria fallen der symptomatische Dermografismus und alle physikalisch induzierten Urtikarien wie die Kälteurtikaria, Wäremurtikaria, Druckurtikaria, die solare Urtikaria, die cholinerge Urtikaria, die aquagene Urtikaria und die Kontakturtikaria.
Chronisch spontane Urtikaria mit und ohne Angiödem
Das klinische Bild der chronisch spontanen Urtikaria ist vor allem gezeichnet durch charakteristische Quaddeln, (Schwellungen), Erytheme (Rötungen) und oft ausgeprägtenJuckreiz. Definitionsgemäss sind die Quaddeln bei der chronisch spontanen Urtikaria flüchtig, das heisst, sie persistieren maximal über 24 Stunden.
Im Gegensatz dazu zeigt das Angioödem Ödeme, die etwas tiefer in der Haut liegen: Die Schwellungen befinden sich dabei in Dermis und Subkutis. Beim Angioödem kann es zu Schmerzen kommen - es persistiert bis maximal 72 Stunden. Etwa 30 bis 50 Prozent der Patienten mit chronisch spontaner Urtikaria haben sowohl eine Urtikaria und ein Angioödem. Angioödeme treten aber gelegentlich auch ohne Quaddeln auf.
Diagnostik: Provokationstests bei der chronisch induzierbaren Urtikaria
Bei der akuten Urtikaria muss keine Diagnostik erfolgen, so Dr. Guillet . Bei der chronisch spontanen Urtikaria sind zur Diagnostik ein Blutbild einschliesslich des C-reaktiven Proteins (CRP) und der Blutsenkung empfohlen. Beim Spezialisten werden anschliessend mögliche Autoantikörper bestimmt, etwa das Anti-TPO-IgG, sowie das Gesamt-IgE.
Bei der chronisch induzierbaren Urtikaria führt der diagnostische Pfad meist über unterschiedliche Provokationstests, etwa ein Kälte- sowie Wärmeprovokationstest. Bei der solaren Urtikaria kann eine UV-Lichtschwellen-Provokation durchgeführt werden, um Aufschluss über den Auslöser zu erhalten.
Pathogenese der Urtikaria
Die Pathogenese des Krankheitsbildes Urtikaria ist weiterhin nicht ganz geklärt. Es besteht die Theorie, dass die Urtikaria eine Autoimmunerkrankung sein könnte. Man weiss, dass es zu einer Degranulation der Mastzellen kommt. Daraufhin folgt eine Freisetzung von verschiedenen Mastzellenmediatoren, vor allem von Histamin. Anschliessend kommt es einerseits zur Aktivierung von sensorischen Hautnerven, was in einem Juckreiz resultiert, andererseits zu einer Erweiterung der Blutgefässe in der Haut, woraus ein Erythem entsteht. Zusätzlich kommt es zu einer Plasmaextravasion (Schwellung).
«Differentialdiagnostisch sollte bei alleiniger Urtikaria eine Urtikariavaskulitis, an autoinflammatorische Syndrome oder an periodische Fiebersyndrome berücksichtigt werden» erinnert Dr. Guillet. Bei alleinigem Angioödem hingegen dürfen Bradykinin-vermittelte Angioödeme wie das Angiotensin-Converting-Enzym-Hemmer-induzierte Angioödem nicht vergessen werden. Eine Biopsie sollte bei einer Persistenz über 24 Stunden, bei palpabler Purpura sowie bei Blasenbildung erfolgen.
Therapie: Keine Antihistaminika der ersten Generation, keine H2-Antagonisten
Eine Therapie sollte immer mit einer Standarddosis eines Anti H1-Antihistaminikums der 2. Generation gestartet werden, dies kann auf maximal vier Mal täglich erhöht werden. Wichtig ist hier, verschiedene Antihistaminika nicht zu mischen. Antihistaminika der ersten Generation sollten vermieden werden. Wenn die Patienten trotz Aufdosierung (vierfache Dosis) keine Besserung verspüren, kann nach zwei bis vier Wochen der humanisierte monoklonale Antikörper Omalizumab verarbeicht werden. Wenn Omalizumab nicht effektiv ist, soll eine Re-Evaluation stattfinden - nach frühestens sechs Monaten kann der Einsatz von Cyclosporin in Betracht gezogen werden.
Quelle
*WebUp «Update Allergologie 6 Highlights in 60 Minuten» des Formus Medizin Fortbildung (FOMF)